BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:
URL: http://jams.arakmu.ac.ir/article-1-6113-fa.html
2- گروه طب اورژانس، دانشکده پزشکی، دانشگاه علومپزشـکی اراک، اراک، ایران.
3- مرکز تحقیقات عفونی، دانشگاه علومپزشـکی اراک، اراک، ایران.
مقدمه
عفونتهای بیمارستانی یک معضل جهانی هستند و عوامل متعددی در بروز آن دخالت دارند. میکروارگانیزمهایی که عامل این عفونتها هستند، هر ساله در حال تغییرند. از دهه 80، میکروارگانیزمهای گرم مثبت، بهخصوص استافیلوکوکوس اورئوس، به عنوان عامل اصلی عفونتهای بیمارستانی پدیدار شدهاند [1]. زیستگاه اکولوژیکی سویههای استافیلوکوکوس اورئوس ناحیه قدامی مجاری بینی است و در حدود 20 درصد از جمعیت، ناقل آن هستند. عامل مهم دیگر، ظهور افزایش مقاومت نسبت به آنتیبیوتیکها در استافیلوکوکوسها به عنوان عوامل بیماریزای بیمارستانی است [2].
این باکتری قادر به ایجاد عفونتهای نسبتاً خفیف تا عفونتهای سیستمیک تهدیدکننده حیات است. با توجه به ساختار ژنوم این باکتری، سویههای مقاوم و بیماریزای آن در حال گسترش هستند. استافیلوکوکوس اورئوس در ایجاد طیف گستردهای از عفونتهای بیمارستانی و جامعه نقش دارد. این عفونتها شامل عفونتهای بافت نرم، عفونتهای پوستی، اندوکاردیت، عفونتهای ریوی، عفونتهای استخوانی و مسمومیتهای غذایی است [3].
مقاومت به متیسیلین یک نوع مقاومت کروموزومال است که به واسطه ژن mecA تغییراتی در PBP2a رخ میدهد و منجر به کاهش میل ترکیبی این نوع PBP به بتالاکتامها میشود. ارگانیسمهایی کـه ایـن نـوع مقـاومـت را داشـتـه بـاشـند MRSA نامیده میشوند. در این نوع مقاومت هیچیک از آنتیبیوتیکهای بتالاکتام را نمیتوان استفاده کرد؛ زیرا تأثیری بر میکروارگانیسم ندارند [4، 5].
استافیلوکوکوس اورئوس، بهویژه سویههای MRSA آن چالش مهمی در کنترل عفونتهای بیمارستانی محسوب میشود؛ زیرا داروهای درسترس سمّی، گران و گاه ناکارآمد بوده و مقاومت آنتیبیوتیکی گستردهای در اکثر نمونههای تازه جداشده مشاهده میشود. این باکتریها ممکن است به چندین آنتیبیوتیک مقاومت داشته و بسته به حساسیت میزبان، عملکردی متفاوت در بیماریزایی از خود نشان دهند. این سویهها بهخوبی در مجاری بینی، نقاط مختلف پوست مثل پرینه و ضایعات مزمن پوست جایگزین میشوند. بعضی از این سویهها تمایل به گسترش و ایجاد اپیدمی دارند؛ بنابراین همه سویههای MRSA باید به عنوان بیماریزاهای ذاتی به حساب آیند. این باکتریها برای بیماران بخشهای مختلف بیمارستان مخصوصاً بخشهای پرخطر، عفونتهای جدی ایجاد میکنند. سویههای MRSA معمولاً در قسمتهای مختلف آناتومیکی کارکنان شاغل در بیمارستانها جایگزین میشوند و به وسیله دستها و دیگر فعالیتها از فردی به فرد دیگر یا به بیماران بستری منتقل میشوند و بدین ترتیب سبب ایجاد اپیدمی در بیمارستانها شده و به مدت طولانی در بیمارستانها پایدار میمانند [6].
مخـزن عفونت انسـانی استافیلوکوکوس اورئوس، در حفرات بینی است. 40 درصد از افراد جامعه با استافیلوکوکوس اورئوس در یک دوره مشخص از زمان کلونیزه میشوند. خیلی از این اشخاص به صورت مداوم کلونیزه میشوند (30 درصد) و این در حالی است که نیمه عمر کلونیزاسیون حدود چهل ماه است. 50 درصد اشخاص به صورت گذرا کلونیزه شده و 20 درصد هم اصلاً کلونیزه نمیشوند [7-9]. استافیلوکوکوس اورئوس در بیمارستانها بیشتر توسط دست کارکنان منتقل میشود. بررسیها نشان داده که از هر پنج نفر کارکنان بیمارستان، معمولاً یک نفر پاتوژنهای مقاوم به آنتیبیوتیک را در دستهای خود دارد. کادر درمانی آلوده، منابع شایعی از اپیدمیهای عفونت در بیمارستان هستند. شیوع و انتشار حاملین MRSA برحسب نوع جمعیت فرق میکند؛ به عنوان مثال در مطالعات انجامشده در کارکنان مراکز بهداشتی درمانی، شیوع آن از 16/8 تا 56/1 درصد متغیر بوده است. نظر به اهمیت عفونتهای بیمارستانی و با توجه به اینکه میزان شیوع سویههای استافیلوکوکوس مقاوم به متیسیلین در مناطق جغرافیایی گوناگون یا در دورههای زمانی مختلف، متفاوت است، این مطالعه به منظور تعیین فراوانی سویههای استافیلوکوکوس مقاوم به متیسیلین جداشده از بینی و سطح تلفن همراه کارکنان بیمارستان آموزشیدرمانی ولیعصر در اراک انجام شد.
مواد و روشها
این مطالعه توصیفی، در سال 1397 در بخش اورژانس بیمارستان ولیعصر اراک، وابسته به دانشگاه علومپزشـکی اراک انجام گرفت. نمونهگیری با وارد کردن سوآپ سرپنبهای استریل، به ناحیه قدامی بینی هر فرد انجام شد و نمونهها بلافاصله در محیط مـانیتول سـالتآگـار )شرکت مرک، آلمان) کشـت داده شدند. برای نمونهگیری از تلفن همراه، سواپ مرطوب را به مدت 4 تا 5 ثانیه روی کل سطح گوشی بدون کاور کشیده شد. نمونهها ظرف کمتر از دو ساعت به آزمایشگاه منتقل و در دمـای 37 درجه سانتیگراد بـه مـدت 72-48 سـاعت انکوبـه شدنـد.
محیطهای بلادآگار (شرکت مرک، آلمان) پس از 18 تا 24 ساعت انکوباسیون در دمای 37 درجه سانتیگراد، جهت جداسازی و شناسایی کوکسیهای گرم مثبت مورد بررسی قرار گرفتند. استافیلوکوکوسهای جداشده با استفاده از روشهای استاندارد میکروبشناسی شامل رنگآمیزی گرم، تست کاتالاز، کوآگولاز، DNase و بررسی تخمیر مانیتول شناسایی و تأیید شدند.
برای تعیین حساسیت نسبت به متیسیلین، تمامی نمونهها به روش دیسک دیفیوژن مطابق با پروتکل CLSI و بر اساس قطر هاله دیسک سفوکسیتین و اگزاسیلین (شرکت MAST انگلستان) مورد بررسی قرار گرفت.
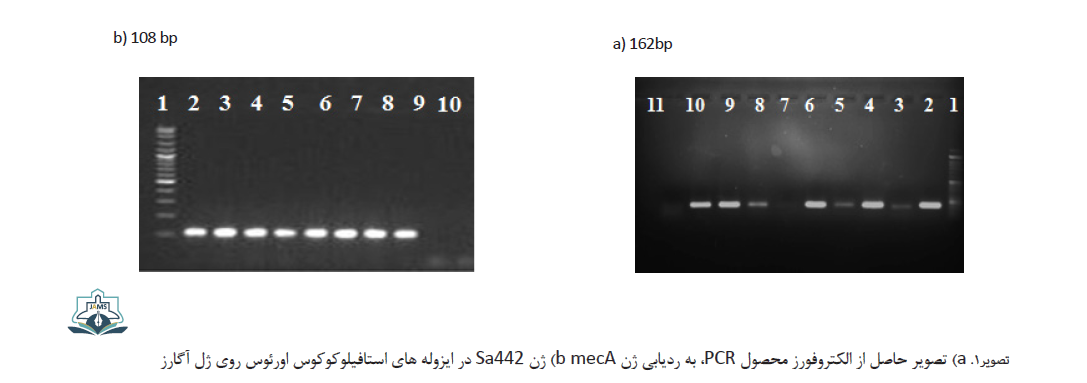
برای ارزیابی ژنوتیپی، جدایهها بر اساس ژن Sa442، به عنوان مارکر تشخیص ژنتیکی استافیلوکوکوس اورئوس و ژن مقاومت به متیسیلین (mecA) برای شناسایی سویههای مقاوم به متیسیلین استفاده شدند، مشخصات پرایمرهای مورد استفاده در جدول شماره 1 شرح داده شده است.
تکثیر قطعه موردنظر با استفاده از دستگاه PCR با دمای واسرشت اولیه 95 درجه سانتیگراد به مدت 4 دقیقه، سپس 30 سیکل با دمای واسرشت 94 درجه سانتیگراد به مدت 30 ثانیه، اتصال در 53 درجه سانتیگراد به مدت 30 ثانیه، بازآرایی در 72 درجه سانتیگراد یک دقیقه و بازآرایی نهایی در 72 درجه سانتیگراد به مدت 4 دقیقه صورت پذیرفت. PCR در حجم نهایی 125μ انجام شد. مخلوط واکنش شامل 3μl از DNA الگو، μl12/5 PCR Master Mix Red (mM MgCl2؛ Ampliqon, Denmark)، μl 0/7 از پرایمر رفت و برگشت (pmol 10)، و حجم مخلوط واکنش با استفاده از آبمقطر به μL 25 رسیده بود. محصولات حاصل از PCR بر روی ژل آگارز 1 درصد رنگشده با safe dye، الکتروفورز شدند و از نمونه کنترل مثبت ATTC:49476 Staphylococcus Aureus استفاده شد.
یافتهها
در این مطالعه هفتاد نفر از کارکنان بخش اورژانس در محدوده سنی 20 تا 59 سال (8/2±35 سـال)، شامل 26 مرد و 44 زن مورد آزمون قرار گرفتند. پرسنل در سه گروه شغلی بهیار و خدمه، پرستار و پزشک قرار گرفتند. درمجموع شانزده نفـر ناقـل استافیلوکوکوس اورئـوس بودنـد. از شانزده نفر ناقل استافیلوکوکوس اورئوس، پنج نفر حساس به متیسیلین (MSSA) و یازده نفر مقاوم به متیسیلین (MRSA) بودند. همچنین سه نمونه از تلفنهای همراه، آلوده به استافیلوکوکوس اورئوس بود که یک نمونه مقاوم به متیسیلین و دو نمونه حساس به متیسیلین بود نتایج حاصل از الکتروفورز جهت شناسایی ژن Sa442 و ژن mecA در تصویر شماره 1 نشان داده شده است.
در بین افراد داری کشت مثبت، چهار نفر پزشک، یازده نفر پرستار و یک نفر از کارکنان خدمات بودند. که از چهار نفر پزشک دو نفر و از یازده نفر پرستار هشت نفر و یک نفر از گروه خدمات ناقل MRSA بودند. همچنین هر سه تلفن همراه آلوده به استافیلوکوکوس اورئوس مربوط به پرستاران بوده است.
بحث
یکی از اصول اولیه در کنترل عفونتهای بیمارستانی نظارت دائم و مستمر بر وضعیت میکروارگانیسمهای موجود در بیمارستان و مقاومت آنتیبیوتیکی این ارگانیسمهاست. در این تحقیق از هفتاد نفر پرسنل بخش اورژانس، شانزده نفر (22/8 درصد) ناقل استافیلوکوکوس اورئوس بودند که از این تعداد، یازده نمونه (15/7 درصد نمونهها و 68/7 درصد ناقلین) از نوع MRSA و پنج نمونه (7 درصد نمونهها و 31/3 درصد ناقلین) MSSA بودند. همچنین استافیلوکوکوس اورئوس از سه تلفن همراه (4/2 درصد) جداسازی شد که یک مورد آنها MRSA بود.
مطالعــات مشــابهی روی فراوانــی نــاقلین استافیلوکوکوس اورئوس مقاوم به متیسیلین در پرســنل بیمارستانی در ایران انجام شده که نتایج متفاوتی را نشان میدهد؛ برای مثال میزان این باکتری در کارکنان بیمارستان آموزشیدرمانی امام خمینی تبریز 37/4درصد {NIKBAKHT, 2007 #344}، در کارکنان بخشهای بالینی بیمارستان علی بن ابیطالب رفسنجان 77/3 درصد [11]، در کارکنان بیمارستان نمازی شیراز 5/3 درصد [12]، بیمارستان حضرت معصومه قم 10/8 درصد [13]، شهرکرد 44 درصد [5] و در مشکینشهر 16 درصد [14] گزارش شده است.
در کشورهای دیگر شیوع استافیلوکوکوس اورئوس مقاوم به متیسیلین به این شرح گزارش شده است: در کارکنان در ترکیه 2/9 درصد [15]، در تورنتو صفر درصد [16]، در عربستان سعودی 18 درصد [17]، فرانس 6/25 درصد [18]، ایرلند 7/5 درصد [19] و نیویورک 6/6 درصد [20]. در مطالعهای که در ترکیه برای بررسی شیوع MRSA در سطوح اشیای مختلف (تلفنهای همراه، گوشی پزشکی، صندلی، شیر آب،کیبورد و غیره) در بخش اورژانس بیمارستان انجام شد، استافیکوکوس اورئوس از سطح 2 (2 از 105) تلفن همراه و 1 (1 از 14) کیبورد جدا شد [15]. همچنین جولیان و همکاران از 123 تلفن همراه کارمندان بیمارستان آموزش دامپزشکی را مورد بررسی قرار دادند که 2/4 درصد از آنها حامل MRSA بودند [21]. در مطالعهای که در تبریز به منظور بررسی میزان آلودگی میکروبی گوشیهای تلفن همراه کارکنان مرکز آموزشیدرمانی سینا انجام شد، 84/28 درصد از گوشیهای تلفن همراه کارکنان آلوده بود که بیشترین فراوانی میکروارگانیسمها مربوط به استافیلوکوکوس کوآگولاز منفی و گونههای باسیلوس و 3/57 درصد مربوط به استافیکوکوس اورئوس بوده است [22].
تفاوت چشمگیر موجود بین حاملین استافیلوکوکوس اورئوس در بیمارستانها در نقاط مختلف میتواند مربوط به تفاوت اقدامات گندزدایی سطوح و تجهیزات بیمارستانی، عملکرد واحد کنترل عفونت بیمارستانها، توجه به اصول بهداشت فردی در میان کارکنان (از جمله شستن دستها، استفاده از ماسک و دستکش در بیمارستان)، نوع آنتیبیوتیکهای مرسوم مورداستفاده در بخش و طرز مصرف آنها و همچنین عواملی چون عدم استفاده از روشهای یکسان در نمونهگیری، جامعه موردآزمایش، چگونگی انجام آزمایش و نوع بیمارستان موردنظر باشد.
نتیجهگیری
یافتههای این مطالعه نشان داد فراوانی سویههای استافیلوکوکوس مقاوم به متیسیلین در کارکنان اورژانس بیمارستان ولیعصر اراک قابل توجه است. با توجه به تنوع فراوان خدمات تشخیصیدرمانی موجود در بیمارستان ولیعصر و پذیرش اکثر بیماران بستری از بخش اورژانس، با توجه به خطر اپیدمیهای ناشی از استافیلوکوکوس مقاوم به متیسیلین در عفونتهای بیمارستانی، بهینهسازی روشهای کنترل عفونت، آموزش کارکنان و شناسایی و درمان ناقلین با استفاده از آزمونهای غربالگری در بدو و حین خدمت ضروری به نظر میرسد.
ملاحظات اخلاقی
پیروی از اصول اخلاق پژوهش
این مطالعه با کد اخلاقIR.ARAKMU.REC.1396.282 به تصویب کمیته اخلاق معاونت پژوهشی دانشگاه علوم پزشکی اراک رسید.
حامی مالی
این پژوهش حامی مالی نداشته است.
مشارکت نویسندگان
تمامی نویسندگان در نگارش این مقاله مشارکت داشتهاند.
تعارض منافع
نویسندگان مقاله هیچگونه تعارضی در منافع اعلام نکردند.
تشکر و قدردانی
بدینوسیله نویسندگان این مقاله از پرسنل محترم مرکز تحقیقات عفونی دانشگاه علومپزشـکی اراک که در انجام این طرح پژوهشی همکاری کردند، نهایت تشکر را دارند.
References
1.Kluytmans J, Van Belkum A, Verbrugh H. Nasal carriage of Staphylococcus aureus: Epidemiology, underlying mechanisms, and associated risks. Clin Microbiol Rev. 1997; 10(3):505-20. [DOI:10.1128/CMR.10.3.505] [PMID] [PMCID]
2.Vandenbergh MF, Verbrugh HA. Carriage of Staphylococcus aureus: Epidemiology and clinical relevance. J Lab Clin Med. 1999; 133(6):525-34. [DOI:10.1016/S0022-2143(99)90181-6]
3.Klevens RM, Morrison MA, Nadle J, Petit S, Gershman K, Ray S, et al. Invasive methicillin-resistant Staphylococcus aureus infections in the United States. JAMA. 2007; 298(15):1763-71. [DOI:10.1001/jama.298.15.1763] [PMID]
4.Braunwald E, Fauci AS, Kasper DL, Hauser SL, Longo DL, Jameson JL. Harrison’s principle of internal medicine [CD-ROM]. New York: McGraw-Hill; 2001. https://www.amazon.com/Harrisons-Principles-Internal-Medicine-15th/dp/0070072728
5.Kalhor H, Validi M, Nafisi MR. Evaluation of the frequency of Methicillin-Resistant Staphylococs isolated from nose of nursing personnel of Hajar Hospital of Shahrekord. Qom Univ Med Sci J. 2013; 7(1)42-9.
6.Katayama Y, Zhang HZ, Hong D, Chambers HF. Jumping the barrier to β-lactam resistance in Staphylococcus aureus. J bacteriol. 2003; 185(18):5465-72. [DOI:10.1128/JB.185.18.5465-5472.2003] [PMID] [PMCID]
7.Wertheim HF, Melles DC, Vos MC, Leeuwen WV, Belkum AV, Verbrugh HA, et al. The role of nasal carriage in Staphylococcus aureus infections. Lancet Infect Dis. 2005; 5(12):751-62. [DOI:10.1016/S1473-3099(05)70295-4]
8.David MZ, Daum RS. Community-associated methicillin-resistant Staphylococcus aureus: Epidemiology and clinical consequences of an emerging epidemic. Clin Microbiol Rev. 2010; 23(3):616-87. [DOI:10.1128/CMR.00081-09] [PMID] [PMCID]
9.Vinodhkumaradithyaa A, Uma A, Shirivasan M, Ananthalakshmi I, Nallasivam P, Thirumalaikolundusubramanian P. Nasal carriage of methicillin-resistant Staphylococcus aureus among surgical unit staff. Jpn J Infect Dis. 2009; 62(3):228-9. [PMID]
10.Ghaznavi-Rad E, Nor Shamsudin M, Sekawi Z, van Belkum A, Neela V. A simplified multiplex PCR assay for fast and easy discrimination of globally distributed staphylococcal cassette chromosome mec types in meticillin-resistant Staphylococcus aureus. J Med Microbiol. 2010; 59(10):1135-9. [DOI:10.1099/jmm.0.021956-0] [PMID]
11.Alavi R, Darvishi M, Izadi M, Hami A, Hattami H. [Determination of the staphylococcus aureus nasal carriers prevalence and antibiotic resistance pattern in Surgical wards staff (Persian)]. Iran Infec Trop Med J. 2005; 2005:43-6.
12.Askarian M, Zeinalzadeh A, Japoni A, Alborzi A, Memish ZA. Prevalence of nasal carriage of methicillin-resistant Staphylococcus aureus and its antibiotic susceptibility pattern in healthcare workers at Namazi Hospital, Shiraz, Iran. Int J Infect Dis. 2009; 13(5):241-7. [DOI:10.1016/j.ijid.2008.11.026] [PMID]
13.Tafaroji J, Aghaali M, Heydari H. An investigation of the frequency of Staphylococcus aureus Nasal carriers and its antibiotic susceptibility pattern in the staff of different wards of Qom Hazrat Masumeh hospital, 2015, Iran. Qom Univ Med Sci J. 2017; 10(11):79-84. http://journal.muq.ac.ir/article-1-1337-en.html
14.Nikbakht M, Hassan Nagad S, Rezazade B, Nagizadeh Baghi A, Gorbani F, Faraji F, et al. Antibiotic resistance pattern of isolated strains of staphy from personnel nasal specimens in Meshgin Shahar Valiasr hospital. J Ardabil Univ Med Sci. 2009; 9(1):80-8. http://jarums.arums.ac.ir/article-1-293-en.html
15.Oguzkaya-Artan M, Baykan Z, Artan C, Avsarogullari L. Prevalence and risk factors for methicillin resistant Staphylococcus aureus carriage among emergency department workers and bacterial contamination on touch surfaces in Erciyes University Hospital, Kayseri, Turkey. Afr Health Sci. 2015; 15(4):1289-94. [DOI:10.4314/ahs.v15i4.31] [PMID] [PMCID]
16.Saito G, Thom J, Wei Y, Gnanasuntharam P, Gnanasuntharam P, Kreiswirth N, et al. Methicillin-resistant Staphylococcus aureus colonization among health care workers in a downtown emergency department in Toronto, Ontario. Can J Infect Dis Med Microbiol, 2013; 24(3):57-60. [DOI:10.1155/2013/349891] [PMID] [PMCID]
17.Al-Humaidan OS, El-Kersh TA, Al-Akeel RA. Risk factors of nasal carriage of Staphylococcus aureus and methicillin-resistant Staphylococcus aureus among health care staff in a teaching hospital in central Saudi Arabia. Saudi Med J. 2015; 36(9):1084-90. [DOI:10.15537/smj.2015.9.12460] [PMID] [PMCID]
18.Eveillard M, Martin Y, Hidri N, Boussougant Y, Joly-Guillou ML. Carriage of methicillin-resistant Staphylococcus aureus among hospital employees: prevalence, duration, and transmission to households. Infect Control Hosp Epidemiol. 2004; 25(2):114-20. [DOI:10.1086/502360] [PMID]
19.Baldwin NS, Gilpin DF, Hughes CM, Kearney MP, Gardiner DA, Cardwell Ch, et al. Prevalence of methicillin‐resistant Staphylococcus aureus colonization in residents and staff in nursing homes in Northern Ireland. J Am Geriatr Soc. 2009; 57(4):620-6. [DOI:10.1111/j.1532-5415.2009.02181.x] [PMID]
20.Elie-Turenne MC, Fernandes H, Mediavilla JR, Mathema B, Singh A, Cohen TR, et al. Prevalence and characteristics of Staphylococcus aureus colonization among healthcare professionals in an urban teaching hospital. Infect Control Hosp Epidemiol. 2010; 31(6):574-80. [DOI:10.1086/652525] [PMID]
21.Julian T, Singh A, Rousseau J, Weese JS. Methicillin-resistant staphylococcal contamination of cellular phones of personnel in a veterinary teaching hospital. BMC Res Notes. 2012; 5(1):193. [DOI:10.1186/1756-0500-5-193] [PMID] [PMCID]
22.Rasti F, Asghari E, Shahsavarinia K, Motazedi Z, Dehgani L. Microbial contamination of health care workers' mobile phones in Sina hospital, Tabriz. Hayat. 2016; 22(2):128-37. http://hayat.tums.ac.ir/article-1-1434-en.html
| بازنشر اطلاعات | |
 |
این مقاله تحت شرایط Creative Commons Attribution-NonCommercial 4.0 International License قابل بازنشر است. |









.png)