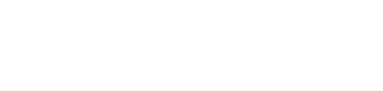BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:
URL: http://jams.arakmu.ac.ir/article-1-6104-fa.html
2- استادیار بیهوشی، گروه بیهوشی، بیمارستان فیروزگر، دانشگاه علوم پزشکی ایران، تهران، ایران.
3- گروه بیهوشی، بیمارستان فیروزگر، دانشگاه علوم پزشکی ایران، تهران، ایران. ،
مقدمه
هیپوترمی و لرز از عوارض نسبتاً شایع پس از عملهای جراحی است که خود میتواند به عوارض دیگری مثل افزایش نیاز و مصرف اکسیژن، افزایش فشار داخل چشمی و داخل مغزی و افزایش درد در محل عمل جراحی به دلیل کشش پوست منجر شود. برخی از این عوارض بهخصوص در بیماران ایسکمیک قلبی ممکن است به وخامت اوضاع بیمار منجر شود؛ لذا پیشگیری از وقوع آن و درمان بهموقع این عارضه از اهداف مهم در بیهوشی به شمار میآید. در حال حاضر داروی روتین مورداستفاده در درمان لرز پس از عمل، پتدین است و در بعضی منابع، فنتانیل هم توصیه شده است [1]. با توجه به عوارض مخدرها مثل تضعیف تنفس، خارش، تهوع و استفراغ و عارضه منحصربهفرد مپریدین (تاکی کاردی)، یافتن داروی مؤثر به عنوان جایگزین برای درمان لرز پس از عمل منطقی به نظر میرسد.
تنظیم آستانه لرز و انقباض عروقی از طریق مکانیسمهایی است که با واسطههایی مثل نوراپی نفرین، دوپامین، استیل کولین، پروستاگلاندین E1 و 5 هیدروکسی تریپتامین اعمال میشوند؛ بنابراین به نظر میرسد داروهایی که روی این واسطهها اثر کنند، میتوانند در کنترل لرز نیز مؤثر باشند [2].
مهمترین اثر اندانسترون به عنوان یک داروی آنتاگونیست گیرندههای سروتونین، اثر ضد استفراغ است که با اثر در انتهای اعصاب واگ و گیرندههای مرکزی آن اعمال میشود و بدین طریق با مهار کردن مرکزی رفلکس استفراغ، از تهوع و استفراغ جلوگیری میکند. مهمترین موارد استفاده آن نیز در درمان و پروفیلاکسی تهوع بعد از عملهای جراحی و در بیماران با کانسر پیشرفته و تحت شیمیدرمانی است. تأثیر اندانسترون در پیشگیری از لرز نیز در مطالعات مختلف بررسی شده است. تجویز اندانسترون و سالین به عنوان پلاسبو قبل از اینداکشن بیهوشی در بیماران تحت جراحیهای ارتوپدی، اورولوژی و جنرال، نشان از کاهش بروز لرز پس از بیهوشی در گروه اندانسترون داشته است [3]؛ همچنین در پیشگیری از بروز لرز پس از بیهوشی در بیمارانی که بیحسی نخاعی گرفتهاند، تفاوتی بین 8 میلیگرم اندانسترون با پتدین گزارش نشده است [4]. اندانسترون نقشی در تغییر آستانه لرز، تعریق و وازوکنستریکشن در بیماران بیدار داوطلب نداشته و موجب هیپوترمی نشده است [5].
هدف این مطالعه، بررسی اثر اندانسترون به عنوان مهارکننده 5 هیدروکسی تریپتامین برای درمان لرز و مقایسه میزان و سرعت تأثیر آن با داروی رایج حاضر برای درمان این عارضه یعنی پتدین است.
مواد و روشها
این تحقیق در ریکاوری اتاق عمل بیمارستان فیروزگر وابسته به دانشگاه علوم پزشکی ایران در شهر تهران صورت گرفته است. در جریان این تحقیق، بیماران دچار لرز پس از بیهوشی عمومی برای لاپاراتومی به شرط ASA I,II، سن 20تا60 سال، مدت جراحی بین 2 تا 3 ساعت، عدم سابقه بیماری کبدی، قلبی، آلرژی دارویی، عدم ممنوعیت مصرف پتدین (سابقه بیماری ریوی، تشنج، آلرژی به مخدرها، مصرف MAOIs TCAs، افزایش ICP، بیماری کلیوی شدید، هیپوتیروئیدی) و عدم اعتیاد به مواد مخدر وارد مطالعه شدند. در تمام موارد، میزان دمای اتاقهای جراحی در محدوده 22 تا 24 نگه داشته میشد و در صورت مغایرت، مداخله انجام نمیشد. مقیاس مورد اندازهگیری برای لرز بر اساس اسکوربندی زیر انجام گرفت: اسکور صفر: بدون لرز 1: سیانوز محیطی یا وازوکنستریکشن محیطی؛ 2: لرز و حرکت واضح در یک گروه عضلات؛ 3: لرز و حرکات لرزشی واضح در بیش از یک گروه عضلات؛ 4: لرزش کامل و شدید در تمام بدن.
بیمارانی که شرایط ورود به مطالعه را احراز کردند، پس از تعیین اسکور اولیه لرز در ریکاوری به مدت 3 دقیقه با پتو پوشانده میشدند و با گرم کردن سطح پوست با دستگاه warm touch دمای بدن آنها افزایش مییافت. در صورت عدم موفقیت در کنترل لرز و اسکور بیش از 2 پس از گرم کردن، با استفاده از روش فرمهای تصادفی و با تأیید متخصص بیهوشی مجری طرح، بیماران تحت تزریق 25 میلیگرم پتدین و 8 میلیگرم اندانسترون قرار میگرفتند و دستیار بیهوشی همکار طرح که از نوع داروی تزریق شده اطلاع نداشت، اسکور لرز را هر یک دقیقه تا 10 دقیقه ثبت میکرد. پس از 10 دقیقه در صورت عدم بهبودی در گروه 1 از 25 میلیگرم پتدین و در گروه 2 دوز تکمیلی پتدین به میزان 15 میلیگرم استفاده میشد. درنهایت زمان صفر شدن اسکور لرز و میانگین اسکور لرز در هر گروه در دقایق مختلف با هم مقایسه شد و اطلاعات ثبتشده با نرمافزار spss تحت آنالیز قرار گرفت.
یافتهها
در انتهای تحقیق و پس از خروج موارد مشخص، 27 بیمار درگروه مپریدین و 29 بیمار در گروه اندانسترون آنالیز شدند (تصویر شماره 1).
در میانگین سن، جنس، کلاس بیهوشی (ASA) و میزان مایع دریافتی حین بیهوشی، بین دو گروه تفاوت آماری معنادار یافت نشد (جدول شماره 1).
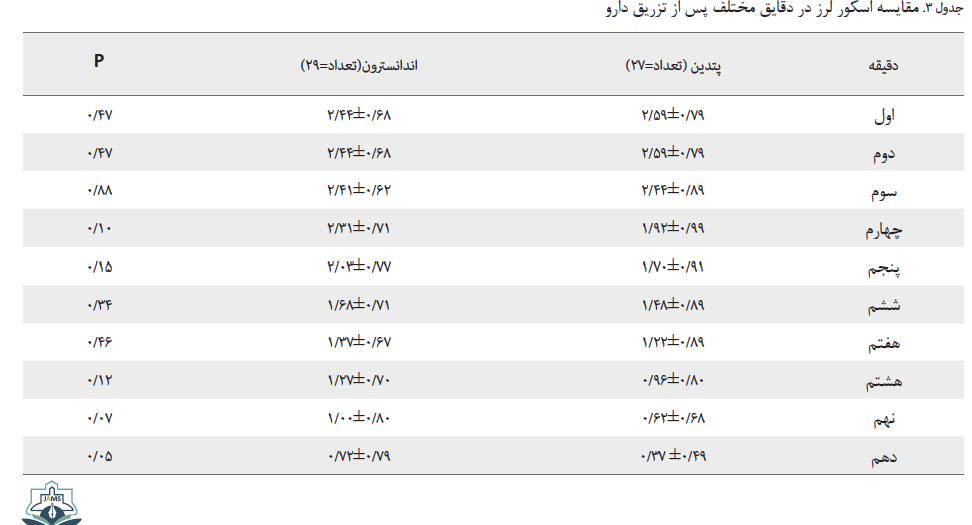
در میانگین لرز در دو گروه قبل از درمان اولیه (گرم کردن) و پس از گرم کردن و در دقایق مختلف پس از تزریق دارو تا دقیقه 9، بین دو گروه تفاوت معناداری نبود و در آخرین دقیقه Pvalue معادل 0.05 به دست آمد (جدولهای شماره 2 و 3).
میانگین دقایق صفر شدن اسکور لرز در کل بیمارانی که در دو گروه قبل از دقیقه دهم کاملاً درمان شدند، در گروه مپریدین در دقیقه 7 و زودتر از گروه اندانسترون بود و به طور معناداری تفاوت داشت (جدول شماره 4).
16 مورد در گروه اندانسترون و 10 مورد در گروه مپریدین در دقیقه دهم به اسکور صفر نرسیدند و نیاز به تزریق مجدد دارو برای کنترل لرز وجود داشت. منحنی رسمشده، مقایسه بین میانگین اسکور لرز بین دو گروه مؤید سرعت عمل بهتر مپریدین در درمان است (تصویر شماره 2).
بحث
نتایج حاصل از این مطالعه مشخص کرد که گرچه اندانسترون در درمان لرز بعد از بیهوشی مؤثر است، ولی سرعت و قدرت درمان لرز با مپریدین بهمراتب بهتر است.
استفاده از داروهای رده آنتاگونیستهای رسپتور 5 هیدروکسی تریپتامین برای پیشگیری و درمان تهوع استفراغ تأیید و در مطالعات مختلفی ظرف دو دهه اخیر برای پیشگیری از لرز پس از بیهوشی و جراحی استفاده شده است. مکانیسم احتمالی آن، تنظیم مرکزی آستانه لرز و تأثیر بر انقباض و انبساط عروق با واسطه سایر کاتکول آمینهاست [2].
اکثر مطالعات در این زمینه از داروهای این رده برای پیشگیری از وقوع لرز بعد از بیهوشی استفاده و با سایر داروهای رایج مورد استفاده مقایسه کردهاند و نتایج کاملاً متفاوتی به دست آوردهاند. پیپر و همکارانش در مطالعه خود از تزریق دولاسترون و کلونیدین پیش از بیهوشی عمومی بیماران کاندید جراحیهای شکمی و اورولوژی استفاده کرده و دریافتند که کلونیدین در این زمینه مؤثر بوده، ولی دولاسترون با دوز 5/12 میلیگرم مفید نبوده است [2] در حالی که داروی اندانسترون با دوز 8 میلیگرم مورد استفاده در مطالعه پاول که قبل از بیهوشی در بیماران مشابه تزریق شده بود، در کاهش شیوع لرز پس از بیهوشی مؤثر بوده و از دوز 4 میلیگرم همین دارو و پلاسبو به طور بارزی موفقتر عمل کرده است [3]؛ همچنین این داروها قبل از انجام بیحسی رژیونال، برای کنترل لرز بعد از عمل ارزیابی شده و نتایج نسبتاً خوبی به دست دادهاند. در مطالعه کلساکا اندانسترون با مپریدین و سالین مقایسه و مشخص شده است که هر دو دارو باعث کاهش لرز پس از بیحسی اسپاینال و همچنین حفظ دمای مرکزی بدن شدهاند [4]؛ درحالیکه گرانیسترون در مقایسه با کتامین، توفیقی در کنترل لرز بعد از بیحسی نخاعی بیماران اورولوژی نداشته [6] و اندانسترون قبل از بیحسی توامان اسپاینال اپیدورال در زنان کاندید سزارین، شدت و شیوع لرز پس از آن را کم نکرده است [7].
از سایر موارد موفقیت و کاربرد مفید این دسته دارویی در پیشگیری از بروز لرز، تجویز اندانسترون قبل از بیهوشی عمومی در جراحیهای ژنیکولوژی توسط انتظاری اصل و همکاران بوده است [8]. در مطالعه آنان علیرغم یکسان بودن افت دمای بدن در همه گروهها، اندانسترون و مپریدین در مقایسه با نرمال سالین در پیشگیری از بروز لرز پس از بیهوشی عمومی به طور بارزی موفقتر بودهاند.
از مطالعات دیگری که از اندانسترون برای پیشگیری از لرز استفاده کرده و به اثرات مثبتی هم دست یافتهاند، میتوان به مطالعه لین و همکارانش در شیوع لرز بعد از بیحسی کودال در کودکان [9]، مطالعه نالام (2017) روی لرز بعد از بیحسی نخاعی در سزارین [10] و تحقیق شاکیا و همکارانش (2010) [11] در مقایسه با کتامین اشاره کرد که همگی منتج به ثبت اثر موفق در پیشگیری از لرز بوده است. دیگر داروی این دسته (آنتاگونیست 5 هیدروکسی تریپتامین)، گرانی سترون در مقایسه با مپریدین تفاوتی در تأثیر بر پیشگیری از بروز لرز بعد از بیهوشی عومی در جراحیهای لاپاراسکوپی نشان نداده و به همان اندازه مؤثر بوده است [12].
در جستجوی ما از منابع، تنها دو تحقیق در زمینه استفاده از اندانسترون در درمان لرز پس از بیهوشی یافت شد که یکی مطالعه ماهوری و همکارانش در سال 2014 بوده که ثابت کردهاند اندانسترون با دوز 8 میلیگرم و نه 4 میلیگرم به اندازه مپریدین در کنترل لرز مؤثر بوده است [13]. در آن مطالعه نیز از اندازهگیری دمای مرکزی و محیطی بیمار در حین عمل جراحی صرفنظر شده و اندازهگیری دمای محیطی بدن در ریکاوری نیز تفاوتی بین دو گروه نشان نداده، ولی دوز تجویزی اندانسترون نکته کلیدی برای اثربخشی عنوان شده است. تحقیق جوشی و همکارانش در سال 2013 نشان داده که توانایی و سرعت تأثیر بوتورفانول و ترامادول بهمراتب بیشتر از اندانسیترون در درمان لرز بعد از بیحسی نخاعی بوده است؛ طوری که لرز 100 درصد بیماران تحت درمان با بوتورفانول و 3/92 درصد بیماران تحت درمان با ترامادول پس از 5 دقیقه کنترل شده بود، در حالی که در گروه اندانسترون فقط 5/23 درصد در 10 دقیقه اول و کمتر از 30 درصد ظرف مدت 20 دقیقه پس از تزریق دارو، لرز به اسکور صفر رسیده بود [14] که نتایج حاصلشده، تفاوت بارزی با زمان تأثیر اندانسترون در کنترل لرز در مطالعه ما داشته است. عدم توانایی کنترل لرز و همچنین پیشگیری از لرز در مطالعاتی که روی بیماران تحت بیحسی نخاعی قرار گرفتهاند، بیشتر بوده و شاید علت تفاوت آنها با نتایج مطالعه حاضر، همین تفاوت نوع بیهوشی و تغییرات شدید در مقاومت عروقی سیستمیک و افت بارز دمای مرکزی باشد که به دلیل محدودیت در اکثر مطالعات اندازهگیری نشده و گزارش نشدهاند.
نکته مهم و مثبت اکثر مطالعات قبلی در زمینه پیشگیری از لرز، استفاده از مانیتورینگ دمای مرکزی و ثبت آن در طول عمل جراحی است که با توجه به نوع مطالعه و زمان تزریق دارو کاملاً ضروری بوده است. تزریق داروی پیش از بیهوشی و بررسی تأثیر آن بر لرز پس از عمل نیازمند فراهمسازی شرایط کاملاً یکسان در بیماران از نظر وجود فاکتورهای مؤثر بر دمای بدن شامل دمای محیط و دمای مایعات تزریقی و کنترل دمای مرکزی است تا در شیوع و شدت بروز لرز پس از عمل، مداخله غیرمعمول ایجاد نکند. در مطالعه ما شدت بروز لرز صرفنظر از دمای محیط و مایعات و نوع عمل و طول عمل و صرفاً با توجه به شدت لرز و اسکور ثبتشده اولیه بررسی شد و بررسی امکان اثربخشی اندانسترون در درمان لرز و همچنین سرعت درمان با ثبت اسکور لرز در هر دقیقه انجام شد؛ بنابراین ضرورت انجام مانیتورینگ دما از قبل در حین جراحی مرتفع میشود؛ ضمن اینکه انجام مانیتورینگ دمای سطحی بدن بیمار نیز کمککننده و تعیینکننده احتمال بروز لرز پس از عمل هم نیست [15]. سرعت بیشتر مپریدین در درمان لرز و کاهش زودتر اسکور لرز به حد صفر ثابت کرد که اندانسترون نسبت به مپریدین داروی ضعیفتری در درمان لرز بعد از بیهوشی است و اکثر بیماران نیاز به درمان اضافی دارند.
مهمترین محدودیت انجام این تحقیق عدم امکان ثبت دمای مرکزی بیماران بود که با توجه به میزان بروز و شیوع لرز بعد از بیهوشی و نیاز به تعداد بسیار زیاد بیمار برای رسیدن به حجم نمونه کافی و عدم تجهیزات به تعداد مورد نیاز، از این موضوع صرفنظر شد و مطالعه فقط در موارد بروز لرز با تأکید بر زمان کنترل علائم بالنی انجام شد.
در پایان پیشنهاد میشود که این مطالعه با ثبت دقیق دمای مرکزی بدن (حین جراحی و حین لرز در ریکاوری) در تعداد بسیار زیادتری بیمار انجام شود تا در صورت بروز لرز و نیاز به درمان با داروهای توصیهشده، با دقت نظر بیشتری به تأثیر مطلق دارو در درمان لرز بعد از بیهوشی پی برد.
نتیجهگیری
گرچه اندانسترون در درمان لرز بعد از بیهوشی عمومی مؤثر است، ولی قدرت و سرعت اثر آن در مقایسه با مپریدین ضعیفتر است.
ملاحظات اخلاقی
پیروی از اصول اخلاق پژوهش
این پژوهش در کمیته اخلاق دانشگاه علوم پزشکی ایران تأیید و در سامانه کارآزمایی بالینی ایران با شماره IRCT201109224969N3 ثبت شده است.
حامی مالی
حامی مالی این تحقیق، معاونت پژوهشی دانشگاه علوم پزشکی ایران بوده است.
مشارکت نویسندگان
دکتر محمدرضا قدرتی: تحلیل و تفسیر دادههای تحقیق، کنترل نهایی مقاله.
دکتر فرانک رختابناک: نگارش پروپوزال، جمعآوری نمونه.
دکتر علیرضا خلدبرین: تهیه پیشنویس مقاله و اصلاح کرده آن، جمعآوری نمونه.
دکتر علیرضا پورنجفیان: طراحی مطالعه و تحلیل دادهها، نگارش پروپوزال، جمعآوری نمونه، تصویب نهایی نسخه آمادهشده برای چاپ.
تعارض منافع
تضاد منافع در مورد هیچیک از همکاران صادق نیست.
تشکر و قدردانی
مؤلفان از همکاری دستیاران و تکنسینهای بیهوشی مسئول مراقبت از بیماران در ریکاوری به جهت تهیه داروهای مورد نیاز و مانیتورینگ بیماران، کمال تشکر و امتنان را دارند.
References
1.Daniel I. Sessler: Temperature regulation and monitoring. In: Ronald D Miller, Anesthesia, 7th ed. 2010, 1543-4. Churchill Livingstone. USA.
2.Piper SN, Röhm KD, Maleck WH, Wolfgang H, Fent MT, Suttner SW, et al. Dolasetron for preventing post anesthetic shivering. Anesth & Analg. 2002; 94(1):106-11. [DOI:10.1213/00000539-200201000-00020]
3.Powell RM, Buggy DJ. Ondansetron given before induction of anesthesia reduces shivering after general anesthesia. Anesth & Analg. 2000; 90(6):1423-7. [DOI:10.1097/00000539-200006000-00032] [PMID]
4.Kelsaka E , Baris S, Karakaya D, Sarihasan B. Comparison of ondansetron and meperidine for prevention of shivering in patients undergoing spinal anesthesia. Reg Anesth Pain Med. 2006; 31(1):40-5. [DOI:10.1097/00115550-200601000-00008] [PMID]
5.Komatsu R, Orhan-Sungur M, In J, Podranski T, Bouillon T, Lauber R, et al. Ondansetron does not reduce the shivering threshold in the healthy volunteers. Br J Anesth. 2006; 96(6):732-7. [DOI:10.1093/bja/ael101] [PMID] [PMCID]
6.Sagir O, Gulhas N, Toprak H, Yucel A, Begec Z, Ersoy O. Control of shivering during regional anesthesia: Prophylactic Ketamine and granisetron. Acta Anaesthesiol Scand. 2007; 51(1):44-9. [DOI:10.1111/j.1399-6576.2006.01196.x] [PMID]
7.Browning RM, Fellingham WH, O’Loughlin EJ, Brown NA, Paech MJ. Prophylactic ondansetron does not prevent shivering or decrease shivering severity during cesarean delivery under combined spinal epidural anesthesia: A randomized trial. Reg Anesth Pain Med. 2013; 38(1):39-43. [DOI:10.1097/AAP.0b013e31827049c6] [PMID]
8.Entezariasl M, Isazadehfar K, Mohammadian A, Khoshbaten M. Ondansetron and meperidine prevent postoperative shivering after general anesthesia. Middle East J Anaesthesiol. 2011; 21(1):67-70.
9.Lin H, Wang J, Jin Z, Hu Y, Huang W. Preventative effect of ondansetron on postanesthesia shivering in children undergoing caudal anesthesia: A randomized double-blinded clinical trial. Pediatr Res. 2016; 79(1-1):96-9. [DOI:10.1038/pr.2015.185] [PMID]
10.Nallam SR , Cherukuru K , Sateesh G. Efficacy of intravenous ondansetron for prevention of postspinal shivering during lower segment cesarean section: A double-blinded randomized trial. Anesth Essays Res. 2017; 11(2):508-13. [DOI:10.4103/aer.AER_26_17] [PMID] [PMCID]
11.Shakya S, Chaturvedi A, Sah BP. Prophylactic low dose ketamine and ondansetron for prevention of shivering during spinal anaesthesia. J Anaesthesiol Clin Pharmacol. 2010; 26:465-9.
12.Iqbal A, Ahmed A, Rudra A, Wankhede RG, Sengupta S, Das T, et al. Prophylactic granisetron vs pethidine for the prevention of postoperative shivering: A randomized control trial. Indian J Anaesth. 2009; 53(3):330-4. [PMID] [PMCID]
13.Mahoori A, Noroozinia H, Hasani E, Soltanahmadi M. Comparison of ondansetron and meperidine for treatment of postoperative shivering: A randomized controlled clinical trial. Iran Red Crescent Med J. 2014; 16(8):e13079. [DOI:10.5812/ircmj.13079] [PMID] [PMCID]
14.Joshi SS, Adit A, Arun G, et al. Comparison of intravenous butorphanol, ondansetron and tramadol for control of shivering during regional anesthesia: A prospective, randomized double-blind study. Anaesth Pain Intensive Care. 2013; 17(1):33-9. http://www.apicareonline.com/wordpress/wp-content/uploads/2013/05/9-Comparison-of-intravenous-butorphanol.pdf
15.Crossley AW, Mahajan RP. The intensity of postoperative shivering is unrelated to axillary temperature. Anaesthesia. 1994; 49(3):205-7. [DOI:10.1111/j.1365-2044.1994.tb03422.x] [PMID]
| بازنشر اطلاعات | |
 |
این مقاله تحت شرایط Creative Commons Attribution-NonCommercial 4.0 International License قابل بازنشر است. |










.png)